【成飞医院科普】为什么发现了“某些息肉”不当场切掉?
2024-11-21 10:59:00消化免疫肿瘤科
随着大家健康意识的提高和“消化道肿瘤早诊早治”重要性的普及,胃肠镜检查越来越被大家重视,但是在检查结束后,内镜报告上常常出现“胃息肉”“肠息肉”,难免会有患者提出一些疑问:为什么要写“择期住院进行内镜下治疗”,而不是在做检查时当场将息肉摘除?不当场摘除我又要做一次检查,尤其是肠道息肉,我岂不是又要再次喝那个难喝的泻药?
(一)什么情况下发现息肉不能马上切除?
1.检查不够充分:内镜下息肉摘除手术虽然是微创手术,但也有多种手术方式,如活检摘除、冷切割、氩离子凝固治疗、内镜下黏膜切除术(EMR)、内镜黏膜下剥离术(ESD)等,每种手术方式针对不同的息肉大小、形态及病理类型。在做息肉切除手术之前,需要详细询问患者病史,例如是否有易发生出血的疾病、糖尿病、服药史(是否有长期或近期服用抗血小板或抗凝药物等),必须要完善术前检查,比如肝肾功、凝血功能、血常规、传染病筛查等。如果盲目切除,容易发生手术创面出血,一旦发生大出血,后果非常严重。因此,必须谨慎并科学地对待息肉切除。
2.病理不明确:有些息肉在检查中无法确定是良性还是恶性,需要活检后病理明确性质,才能有的放矢,选择最合理的治疗方案。
3.长期服药群体:有些患者因基础疾病长期服用阿司匹林、氯吡格雷等抗凝药,如果发现比较大的息肉也不能马上切除,因为阿司匹林、氯吡格雷等药物有增加息肉切除术后出血的风险。这类群体,也需要医生评估停药时间,择期住院后内镜下手术。
4.息肉过大或数量过多:若发现大的、数量多、表面结构及微血管异常的息肉,就需要排除有没有癌变可能,有没有往更深的肌肉层生长等,需要做进一步住院后完善其他相关检查综合评估。
5.术后护理不到位:内镜下切除息肉后一般需要禁食水,禁忌剧烈活动。禁食水时间根据切息肉大小多少而定,门诊患者术后护理及注意事项不到位,无法密切观察术后可能出现的出血、感染甚至穿孔等并发症。
(二)什么样的息肉可以在内镜检查时摘除?如何摘除?
通常胃镜或者肠镜检查发现3个以内,且小于5mm的息肉,经过家属同意后,医生会根据情况当场进行内镜下切除,这样也尽可能减少患者再次进行胃肠道准备的不便。
对于小型息肉来说,首选活检钳钳除术以及冷圈套息肉切除术(CSP)。
其中活检钳钳除术是指通过内镜的活检孔道,护士会协助医生将活检钳进入到肠腔内,将息肉完整钳除(图1)。而冷圈套息肉切除术,是通过活检孔道送入圈套器后完整的套取息肉,逐渐收紧圈套器后将息肉切除(图2)。
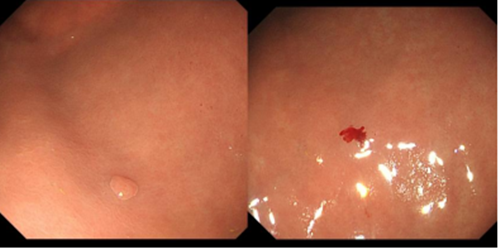
图1 活检钳除
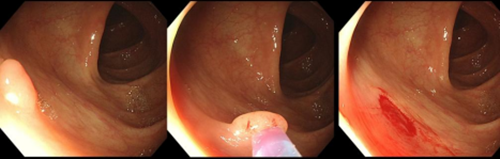
图2 圈套器冷切除
(三)大息肉是否可用以上两种办法切除?
相比起小息肉的切除办法,内镜医生需要根据病变因素,息肉的形态、位置等等进行综合评估,再进一步选择治疗方案,EMR与ESD操作步骤更复杂,需要更精细的手术技巧和更长的时间来进行摘除,无法在常规的胃肠镜检查中完成,并且较大息肉摘除完会存在一定的出血、穿孔、感染等风险,而最常见的并发症就是出血,对于术中出血可以立即处理,但一部分患者可能发生迟发性出血(通常发生在术后2-7天),考虑到患者的安全以及并发症的出现,所以建议患者住院切除,必要时可能需要再次内镜下止血。不同的切除方式:
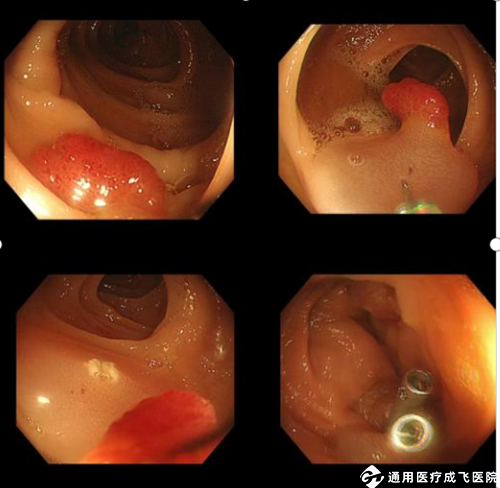
图3 :EMR(内镜下黏膜切除术)
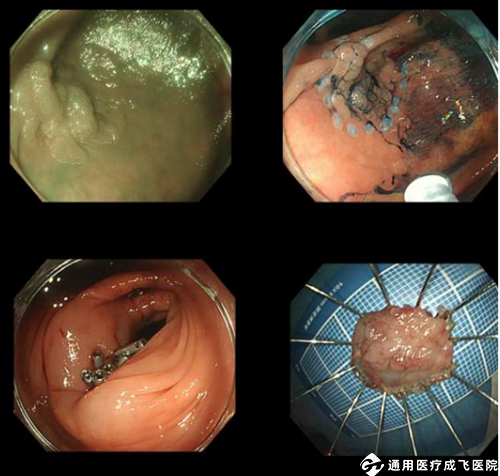
图4:ESD(内镜黏膜下剥离术)
(四)息肉大小也决定麻醉方式
在无痛胃肠镜检查中,没有我们的麻醉医生与麻醉护士是无法完成的。在进行消化内镜诊疗/手术前,都需要充分做好评估及准备,不同的检查方式及治疗方式都要在保证患者安全的情况下判断麻醉方式及深度。
日常内镜诊疗时间短,刺激小,通常采用不插管麻醉,也就是通常我们所说的静脉麻醉。但对于时间长,操作难度大的内镜手术,需住院后多采用气管插管(或喉罩)全身麻醉,术后密切监测复苏情况。
(五)总结
根据患者不同情况的息肉类型:术前的准备、术后观察、饮食、活动、出院后注意事项最终还需要根据医生医嘱执行;切除息肉后需要定期复查;早检查、早发现、早治疗才是最可靠的预防办法。
【来源:徐静】